第2回 エイジテックの概要

エイジテックを支えるテクノロジー
本連載の冒頭で、AI、IoT、VR、ビッグデータなどのデータ技術革新がエイジテックの原動力と述べたが、ここで改めてエイジテックを支えるテクノロジーの概要について簡単に触れておこう。
1)インターネット/スマートフォン
多くのエイジテックに共通する基本テクノロジーとして挙げられるのがインターネットとスマートフォンである。2000年頃からのパソコン普及は、インターネットの利用を広げた。2009年アイフォーン(iPhone)の登場を機に普及したスマートフォンは、多くの人々がネット接続し、メール、SNS、音声、映像などのさまざまな情報を閲覧・送信することを当たり前にした。
スマートフォンの普及が、それまで一部の人のみ利用可能であった先端技術を手軽に利用できる道を開いた。現在のスマートフォンは、超小型のコンピュータと同様で小さな玉手箱のような存在である。アプリをダウンロードするだけで、さまざまなソフトウェアの活用が可能となる。近年は、カメラに指先を当てるだけで、心拍数や呼吸数、血中酸素度やストレスチェックを行うことが可能だ。画像や動画の送受信も可能、決済もスマートフォン経由で簡単に出来る。
エイジテックのソリューションを個人に届けるためのツールとしてスマートフォンは最適なツールである。例えば、個人がある健康測定ツールを活用するとして、仮にスマートフォンがなければ、注文の連絡をする、測定ツールを送付する、計測データを送り返す、利用料金を支払うなど、煩雑な個別作業が必要となるが、スマートフォンではそれらが一台で事足りてしまう。
今後、増加するさまざまな課題を抱える高齢者と、課題解決を図ろうとするエイジテックの橋渡しの役割を、このスマートフォンというデバイスは担っていくことになるだろう。
そして、5Gによる通信技術の発展がこれをさらに加速させていくことになる。5Gは第5世代移動通信システムのことを示し、「高速大容量通信(eMBB:enhanced Mobaile BroadBand)」「超信頼・遅延通信(URLLC:Ultra Reliable and Low Latency Communication)」「多数同時接続(mMTC:massive Machine Type Communications)」が可能となる。これにより、通信速度は4G時代より10倍以上早くなり、遅延速度も大幅に改善される。こうした通信技術の発達により期待されるのが、医療や介護分野での遠隔診療や遠隔手術、遠隔介護への活用である。介護分野では、電動カートや介護アシストスーツなどの遠隔操作などの分野での応用なども将来的には期待できるだろう。
2) IoT/センサー/ウェアラブル
IoTはInternet of Thingsの略で「モノのインターネット」と訳される。モノ同士がネットワークでつながり、人間を介さずに相互に自律的に通信する仕組みのことである。センサーの向上と無線技術の発展により、家電製品やウェラブルデバイスなど、センサーを搭載した機器が広がることにより注目が集まっている。
エイジテックの視点から見ると、住宅内の各所やメガネ、衣服、靴などにセンサーが設置されることにより、データを取得し、コンディション確認することが可能になる。
例えば、浴室センサーは、高齢者の風呂場内での転倒、溺水を監視することが可能であり、トイレセンサーは、排泄物から健康状態をモニターすることが可能である。ウェラブル・デバイスでは、より直裁的なヘルスデータ、心拍数や血圧、血糖値などを取得することが可能となり、年に1回の健康診断を受けずとも、常時健康状態をモニタリング、観察することが可能になるかもしれない。
さまざまなモノにセンサーが接続されることにより情報はビッグデータ化され、分析・予測することが可能となる。遠隔に住む高齢者の見守りや転倒などの予防などの分野での活用が期待される。省電力でのネット接続を可能とするLPWA(Low Power Wide Area)の普及もIoTに貢献することが期待されている。
3)AI
そしてこうした収集されたビッグデータの解析に、最も効果を発揮することを期待されているのがAIである。収集されたデータを機械学習、深層学習(ディープラーニング)という統計的モデリングを行うことで、予測モデルを構築し、シミュレーションすることが可能となる。
例えば、「高齢者見守り」のケースを考えてみよう。カメラやセンサーで遠隔地にいる高齢者の状態をモニターするのが、今までの一般的な見守りパターンである。こうしたケースの場合は、実際に高齢者が転倒する事態が発生して初めて異常を検知する、いわゆる事後の気付きが中心である。これに対して、AIを活用した見守りでは、まずあらかじめ高齢者日常行動の様子を一定期間カメラやセンサーで捉え、これを高齢者の日常生活パターンとしてAIに機械学習させる。その後、もし高齢者が日常の行動と異なる不審な動きを行なった場合(例えば、認知症による徘徊や頻回なトイレなど)、従来の生活パターンに逸脱する行動が伺える場合には、あらかじめ関係者に警告を鳴らすなどが可能となり、事前対応が可能となる。
健康寿命を伸ばしていくために、現在注目されているのは、慢性疾患の重篤化予防、介護予防など、予防文脈での健康維持である。AIはそうした動きの中で大いに力を発揮してくれることが期待されている。
4)VR(バーチャル・リアリティ)
VRもエイジテックの中で重要な役割を果たす技術である。リハビリテーションやセラピー(回想療法など)領域で現在は特に活用されている。理学的リハビリテーションは一般に理学療法士や作業療法士のもとで行われるが、VRを活用したリハビリでは、こうした人的労力を一定程度低減させる効果が期待されている。またゲーミフィケーションの活用などにより、肉体的に辛いリハビリを少しでも楽しいものに変換させていく効果なども期待される。
5)ロボット技術
ロボットもエイジテックで期待される技術である。ロボットの活用可能性はいくつかの分野に別れると考えられる。AIを活用して高齢者の孤独を解消するコミュニケーションロボットというのがひとつの方向であり、もうひとつの方向が、介護や労働の分野における人的補助である。ここで言うロボットは人型ロボットに限るものではなく、広く人的労働の負担を軽減するものを指す。ロボットは電子工学・機械工学のジャンルに属するものだが、AIやセンサーなどの発達により、よりロボット技術はセンシティブな組み合わせとして育っていくだろう。
エイジテックの4つの特徴
エイジテックの特徴について整理しておきたい。エイジテックは高齢者を対象とするテクノロジーであるが、こうした新しいイノベーション技術を活用して、エイジテックは何を目指し、何を実現しようとしているのだろうか。
一言で言えば、大きくは「高齢者の課題解決」なのだが、エイジテックの持つ性格をより特徴づけてみると、それらは大きく「エイジング・サポート(加齢サポート)」「エイジング・イン・プレイ(在宅で老いる)」「リスク予防・防止」「ソーシャル・エンゲージメント(社会的繋がり)」という4つのポイントに整理することが出来る。
1)エイジング・サポート(加齢サポート)
まず、ひとつは「エイジング・サポート(加齢サポート)」である。
人は年齢を重ねるとともに、否応なく次第に身体や五感、認知機能に衰えが生じてくる。一般的にそうした場合、衰えを補強するのは、眼鏡(老眼鏡)や補聴器、杖、車椅子などの機器や装置であり、さらに介護が必要ともなれば、介助者による人的サポートのお世話になる。
エイジテックは、そうした今までの補助器具や福祉機器の機能を強化するとともに、今まで以上の機能向上を果たし、高齢者の出来ることを支え、自立生活を支援する。これは、高齢者のADLやIADLの維持・向上と言い換えることも出来るだろう。
加齢に伴う困難事象に直面するのは高齢者自身である。エイジテックはこうした人々のための技術である。これはすなわち、エイジテックを使いこなし恩恵を預かるのは、専門家や特殊技能を持つ人だけではなく、本人や家族も使いこなせなくてはならないことを意味する。
一般の人々の利便性に大きな役割を果たすのがスマートフォン(タブレット)の存在である。エイジテックのさまざまな機器やサービスのポータル・デバイスとして活躍するのがスマートフォンである。スマホを通じてアプリをダウンロードする、計測機器と接続してバイタルデータを取得する、機器の管理画面を操作する、動画を閲覧する、月額課金の登録をする。こうした広範囲にわたる作業が1台のスマホがあるだけで事足りるのである。スマートフォンをエイジテックと高齢者本人をつなぐポータルとして位置づけ、各種のサービスやソリューションを提供する。本書で紹介するケーススタディでもそのような形でサービスを提供している企業が極めて多い。
2)エイジング・イン・プレイス(在宅で老いる)
エイジテックの商品サービスの多くは、病院や介護施設などの業務利用ではなく、自宅利用を前提にユーザー設計されているものが多い。それは取りもなおさず、今後高齢期を迎え老いていく多くの人が、住みなれた地域で安全かつ自立した生活を望んでいるからであろう。エイジテックは、エイジング・イン・プレイス=在宅で老いることを望む人々のための支援技術でもあるとも言える。
伴侶が亡くなった後に自宅での生活を一人で続けるのは、身体が丈夫なうちは良いものの、衰えが生じると日常生活が維持できるか不安も生じる。そういった親を見守りたい息子・娘のニーズをエイジテックは叶える。何か突然の出来事が起きた場合の備えを果たすのもエイジテックの役割である。
さらに在宅での介護や看護、医療が必要となった場合においても、テクノロジー面からの介護サポートや服薬管理サポートなど、エイジテックの果たすべき役割は多い。
今後高齢化が進む中で、要介護高齢者、認知症高齢者の大幅な増加が予測されており、それらに人的労働力だけで対応するのは早晩無理が生じることが予想される。エイジテックは、そうした負荷のかかる労働状況を軽減し、効果的な介護サービス、看護、医療サービスを提供するために機能していくことが期待される。
3)リスク予防・防止
そして3番目はさまざまなリスクの予防・防止である。高齢者の生活は、つねに各種のリスクと隣り合わせとも言える。リスクの種類は、極めて幅広い。高血圧や糖尿病といった慢性疾患から病気が重篤化してしまうリスク。突然つまずき転倒、骨折してしまうリスク。次第に認知機能が低下し、認知症になるリスク。こうした身体機能や認知機能の低下に伴うリスクもあれば、視覚や聴覚能力の衰えにより、日常生活を送ることが困難になるというリスクもある。さらには、オレオレ詐欺などの金融被害にあったりといったリスクもある。
エイジテックは、こうした高齢期に起こる確率の高いさまざまなリスクを低減したり、あらかじめその発生確率を予測し、事前に備えることを促したりするためのテクノロジーである。
こうした事が実現できる背景にあるメイン・テクノロジーAI(人口知能)である。QOL(クオリティ・オブ・ライフ・生活の質)が低下した後に対応する対処療法的な治療から一歩進み、事前に予測して備える。そうした予知予防がAIやビッグデータ解析などにより可能となりつつある。
今後は、個人固有のコンディションを定量データとして把握することで、各人の個別状態に応じた適切なケアやサービスを供給することが可能になっていくだろう。ざっくりした判断・診断で、画一的な処方やサービスを提供するのではなく、より個人のニーズを把握した上でもパーソナルなサービスを提供することがエイジテックで可能となるのである。
4)ソーシャル・エンゲージメント(社会的繋がり)
そして最後が「ソーシャル・エンゲージメント」である。「人と人をつなぐための技術」と言っても良い。高齢者が、最初に述べたようなADLの向上を目指していくためには、自分ひとりでエイジテック技術を活用するのではなく、エイジテックのソリューションを活用しつつ、その先にいる医者や看護師、理学療法士、ヘルパー、さらには一般のボランティアや近隣の人々と繋がり、彼らのサポートやアドバイス、見守りや援助などを得ることで、ADLの維持向上が図られる。そうした人と人をつなぐ技術が、エイジテックにより実現していくのである。
図表4 段階別にみたエイジテック
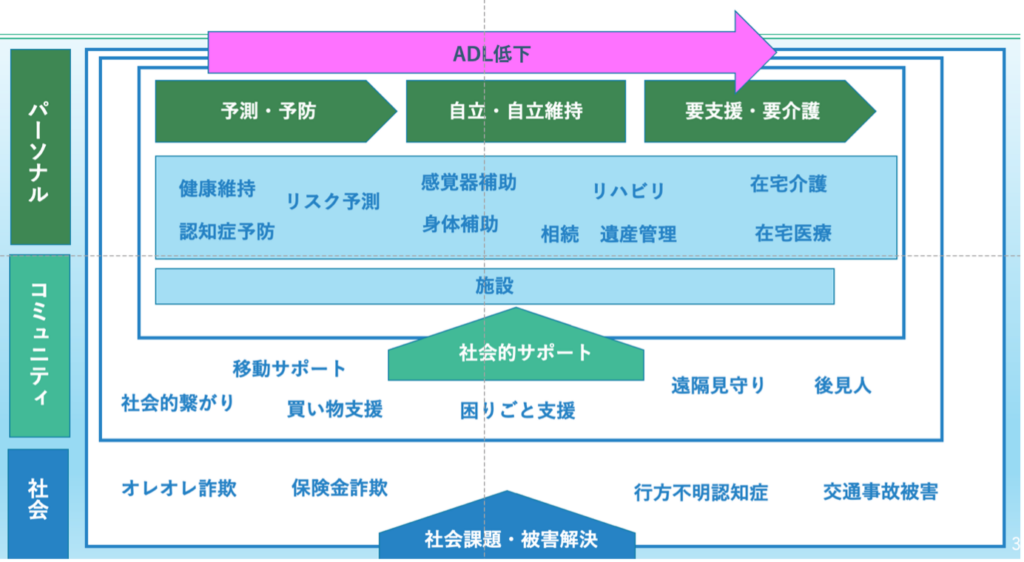
筆者作成
今申し上げた内容を、生活者本人のADL( activity of daily リビングの=日常生活自立度)の段階と社会との関係性で改めて図示したものが図表4である。
A D Lの高いフェーズすなわち自立度が良好な状態では「予防」や「予測」が重要となる。エイジテックがもたらす変化要因は数々あるが、ポイントのひとつはデータ収集が容易になることだ。身体に装着するウェラブル・デバイス、家庭に取り付けたセンサーなどなどを通じて、バイタルデータや行動データを容易に収集することが可能となる。これらの集積データを解析することで、新たに可能となるのが予知・予測という健康領域における新たなステップである。バイタルデータを時系列に取得し、変化が生じたら対応を図る。行動データをモニタリングし、異常が生じた場合に即時対応するということであれば、それはあくまで対処療法的である。そうではなく、蓄積されたデータをビッグデータとして深層学習することで、現時点のデータから将来起こり得るリスクを事前に予測していくことが可能となる。こうした事前に将来の可能性を予知する精度が高まっていくことで、単に掛け声だけ予防の重要性を説くよりも説得性の高いエビデンス・ベースの予測が可能となっていくはずだ。
次に身体機能や五感機能に関わる自立性が低下した場合、そこで必要とされるのは、低下した機能をサポートしていくための自立支援のためのテクノロジーである。従来型のテクノロジーで言えば、補聴器やメガネ、車椅子などがそうした機器にあたるが、このような工学的機器以外に新たなデジタルサイエイス技術を活用した視覚補助、聴覚補助、身体機能補助などの自立維持のための支援である。
またさらに自立が低下し、何らかの障害が生じた場合には、その状態を回復させるためのリハビリテーションや、機能を補うための補助/援助が重要となる。その際に有用となるのが、ロボティクスなどの工学的技術やV RやA Xなどの仮想現実だ。人間は物理的存在である。そのため受理期ではなく、体を動かす、移動しようとする際には何らかの形の物理的補助が必要となる。そうした際にロボティクス技術や遠隔操作技術などが活用される。またV RやA Xなどの仮想現実技術はリハビリテーションの場での活用などもが始まっている。
次に、図表で行くと縦の軸、パーソナルからコミュニティ、社会の軸で必要とされる技術に目を向けてみよう。
ADLが左から右に進むにつれて、自分達だけで生活の全てをこなすことが、少しずつ困難となってくる。そうした際に必要となってくるのが、何かしらの社会的サポートである。そうした際に活用される技術が、シェアリング・エコノミー。サービスやギグワーカーの力である。
またこれらのサービスが比較的安価でかつ多くの人々に利用可能なものとなっているのは、これらのサービスの多くが、既存のスマホやタブレットにアプリをダウンロードするだけで、もしくはデバイスとスマホを接続することで利用可能なサービスになっているからである。スマホというすでに多くのシニアにとっても普及しているデバイスを活用することで、サービスの提供や決済が極めて簡単に可能となるのである。そうしたプラットフォーム志向であることもエイジテックの特徴のひとつであると言えるだろう。
エイジテックとデジタルヘルス
第2回の最後に、エイジテック領域の中でも、最もその役割が期待されるデジタルヘルス領域について説明を加えておきたい。
米国食品医薬品局(FDA(Food and Drug Administration))によると、デジタルヘルスには、「モバイルヘルス(mHealth)」「健康情報技術(IT)」「ウェアラブルデバイス」「テレヘルス・遠隔医療」「個別化医療」などのジャンルが含まれる。デジタルヘルスツールの活用は、病気の正確な診断・治療する能力を向上し、個人向けのヘルスケアの提供を強化する大きな可能性を秘めている。デジタルヘルス・ツールを活用することで得られるメリットとして、FDAでは大きく以下のような点を挙げている[1]。
- 医療機関やその他の関係者は、データへのアクセスを通じ、患者の健康をより全体的に把握・追跡することで、疾患の早期診断、慢性疾患管理が可能となること。また患者のための医療の個別化も容易となる。
- 生活者は、自らの健康についてより良い情報に基づく意思決定を行うことが可能となる。医療資源と離れていても、患者が自分の健康をよりコントロールできることを可能にする。
上記ポイントに加え、各種医療データや、健康情報データがデジタル化、クラウド化されることで、データを集合知として活用することが可能となることも指摘することができるだろう。すなわちデータが集合知となるのである。
生活者と医療機関を繋ぐデジタルヘルスツールが、主にスマートフォン、ソーシャルネットワーク、インターネットアプリケーションといった身近なテクノロジーであることも大きい。こうし身近で手軽なツールが、健康をモニターするための革新的な方法を提供し、情報へのアクセスを拡大することが、結果として多くの人々の健康アウトカムの向上につながるのである。
急性期医療から予防医療へ
高齢化が進行し、高齢者が増加することは取りも直さず何らかの慢性疾患を抱えた人が多い社会を意味する。子供や若者の多い社会で重要なのは病気を早期に回復させる急性期医療であるが、高齢者の多い社会で重要なのは慢性疾患を重篤化させない予防医療や、障害を抱えた高齢者のQOLを維持するリハビリ医療分野となる。
東京都健康長寿医療センターの調査によると東京都の後期高齢者(75歳以上)は、高血圧、潰瘍性疾患、油脂異常症、脊椎/関節疾患などのうち、2疾患以上を併設する割合が8割に上るという。慢性疾患数の増加は同時に医療費の支出増加につながる。50代前半(50-54歳)の年間一人当たり医療費は22.9万円に対して、前期高齢者となる60代後半には46.6万円とほぼ倍増し、後期高齢期(75~79歳)には77.5万円となる。(平成29年厚生労働省資料)2018年5月公表「2040年を見据えた社会保障の将来見通し」(議論の素材)~概要~」(内閣官房・内閣府・財務省・厚生労働省)では、2018年度は56.8兆円の医療・介護費は、2030年度には81.6~81.9兆円、2040年には103.9~105.9兆円となると推測している。
こうした状況に対し重要となってくるのは、慢性疾患化を防ぐための予防医療である。
0次予防・1次予防の重要性
一般に予防医療は1次予防から3次予防に分類される。1次予防は、成人病につながる可能性が高い高血圧、高脂血症、糖尿病を抱えつつも、それが心筋梗塞や脳梗塞、腎不全など、病気として発症するのを防ぐ段階。2次予防は、生活習慣病が既に発症した人について、早期発見、早期治療し、重篤な症状まで悪化、再発させないことである。3次予防は、ある程度症状が進んだ患者の病気回復を図り、社会復帰を促すことで、リハビリレーションなどがこれに該当する。
今後これらに加えて、さらに0次予防や4次予防、5次予防が重要になるとスタンフォード大学循環器科主任研究員池野文昭氏は語っている。0次予防とは、これら3次予防の前段階にあたるもので、基本的に健康な人を生活習慣病にさせないことを意味する。そして4次予防は3次予防の次に来るもので、高齢者を寝たきりにさせないことであり、5次予防は人生の最後の場面をより良く終わるための終末期サポートを意味する。
重篤化を防ぐために、さまざまな予防措置を講ずることが重要である。こうしたことは従前から言われていたことでもある。またそのために、日常の運動習慣や食事・栄養管理が必要だと言われても、健康診断の機会は年に1度程度なので、なかなかこうした健康管理の成果が見えずらかったり、一方でコンディションが少しずつ悪化しているにも関わらず、気づくのが遅れるといったことが起こることもしばしばだろう。掛け声だけで、日常の気づきに繋がらない。
そうした中で、エイジテック領域で期待されるのが、日常のバイタルデータの収集、それに基づく将来の予測、そして予防、という一連のエビデンス・ベースに基づく予防行動である。
現代医学に「予防」という概念が生まれたのは1980年代前半のアメリカであった。アメリカでは一部の公的保健(高齢者/低所得者を対象とする保健)を除くと、日本のような国民皆保険制度は存在しておらず、大多数の国民は民間企業である保健会社の提供する健康保険に加入しなくてはならない。保健会社側にとってみれば、加入者が保険を利用し医療にかかるよりも、病気を予防して医療にかかる機会が減ってくれるほど収益向上が期待できる。こうしたことから、患者や患者予備軍に働きかけ、疾病リスクを下げようとする「ディジーズ・マネジメント」という手法が活発になってきたという。日本の場合は、皆保険と言うこともあり、現在はこうしたインセンティブがなかなか働きづらい仕組みとなってはいるものの、現在は一部の生命保険会社では行動経済学の手法を活用し、「ディジーズ・マネジメント」を行う企業も少しずつではあるが生まれ始めている。(参考)奥真也『未来の医療年表』講談社現代新書)
AIの利活用とヘルスデータ
現在のA Iブームの特徴の特徴は「AIが自律的に学習する」ことにある。インターネットの普及により大量データの取得が可能となり、ニューラルネットワーク研究が進むことでA Iが機械学習で自律的に情報認識(ex.画像/音声/センサーデータ等)することが可能となった。そして、これらデータをもとに将来起こりうる事項に対する予測や個人の思考や行動の予測が可能となり、さらには新たに絵画作品や音楽を自動生成したり、人間のようにスマートスピーカーなどで違和感を感じず会話することが可能となっている。
こうしたAI技術の活用はさまざまな領域で行われているが、エイジテックでも、健康、見守り、ファイナンス、終活領域で利用されている。特に活用方法として特筆すべきなのがAIの予防・予測活用である。
ヘルスケア領域には、過去に収集された数多くの検診データや医療データが存在している。これらデータを深層学習の教師データとして活用すると同時に、新たに個人のヘルスデータやバイタルデータを加えることで、過去のデータ解析から現在の個人が抱える健康リスクや介護リスクの将来確率を測定することが可能となるのである。
ヘルスケア領域だけでなく、医療分野でもゲノム解析、画像診断支援、診断・治療支援などにおいてA I技術を活用した機器開発が進んでいる。こうした分野では、A I医療機器、診断機器としての認可取得が大前提となり、現在認可されている機器はさほど多くはない。一方で、人体へのリスクがほとんどない低リスクのソフトウェアは、「医療機器」に該当しないとされており、エイジテック分野の予測装置は、概ねそうしたジャンルに属するものである。こうした機器の活用は、病院などの専門機関での利用というよりは、自宅で手軽にリスク管理を行うための装置として普及していくだろう。
A Iを活用したリスク予測を行うためには、まずは、どのようなデータを活用し分析するかというアルゴリズム設計を行うと同時に、深層学習の教師データとなるデータセットをどのように入手するかが重要となる。健康データは基本的に個人に属するものであり、セキュリティ管理、プライバシー保護面からも情報の取り扱いには十分に注意する必要があるものの、こうしたデータ利活用のための環境整備は、デジタル領域のメディカル/ヘルスケア・イノベーションをよりスピーディに行うためには急務であると言える。
先にも述べた通り、イスラエル企業は国家が管理する匿名化された医療記録をビッグデータとして活用することができる。米国ではGAFAによるデータ取得などが先行的に行われている。日本でも、2017年施工の改正個人情報保護法で、個人識別ができないように情報を加工することで個人情報の保護と利活用が可能となり、一部企業により検診データ等のビッグデータ化が進みつつあるものの、まだその歩みは遅い。

